AutorIn
Monika Tempel, so erschienen im Alpha1-Journal 2/2025.
„Winter-Angst“ und „Winter-Blues“ sind häufige Phänomene bei Menschen mit chronischen Lungenerkrankungen wie COPD oder Asthma. Dieser Beitrag erklärt die zugrunde liegenden Mechanismen, beschreibt die Auswirkungen auf das Leben der Betroffenen und gibt evidenzbasierte Tipps für den Umgang im Alltag.
Was bedeutet der Begriff „Winter-Effekt“ bei chronischen Lungenerkrankungen?
Hinter dem „Winter-Effekt“ bei chronischen Lungenerkrankungen stecken aus psychopneumologischer Sicht vor allem „Winter-Angst“ und „Winter-Blues“.
„Winter-Angst“ ist die verstärkte Furcht vor Infektionen und akuten Verschlechterungen (Exazerbationen) in der kalten Jahreszeit. Als „Winter-Blues“ wird die saisonale Verstimmung bezeichnet, die sich in der dunklen Jahreszeit durch Antriebsarmut, Niedergeschlagenheit, Traurigkeit und innere Unruhe zeigen kann. Beide Störungen können miteinander auftreten und sich wechselseitig verstärken. Das besondere Augenmerk richtet sich im Folgenden auf die Tendenz zum „Einigeln“ im Winter, die sowohl durch „Winter-Angst“ als auch durch „Winter-Blues“ beeinflusst werden kann.

Welche Ergebnisse liefern wissenschaftliche Untersuchungen zum „Winter-Effekt“
Studien mit ausdrücklichen Erwähnungen von winterbezogener Angst, ihren Ursachen und Auswirkungen zeigen, dass diese Angst die Lebensqualität mindert und Exazerbationen fördern kann, da Betroffene weniger aktiv sind und ihre Selbstfürsorge vernachlässigen.
Zu nennen sind hier:
1. PERCEIVE-Studie (2007)
Diese internationale Telefonumfrage mit 1.100 COPD-Patienten untersuchte die Wahrnehmung von Exazerbationen. Etwa 30 % der Betroffenen berichten von starker Angst vor dem Wintereinbruch, da sie mit mehr Infekten und Symptomen rechnen. Die Studie hebt hervor, dass Exazerbationen starke psychische Belastungen verursachen: 17 % fürchten, dass sie in ihrer Leistungsfähigkeit stark reduziert werden oder sogar versterben könnten. Husten und Atemnot werden als besonders angstauslösend wahrgenommen, was zu Isolation führt. Auswirkungen sind vermehrte Arztbesuche und reduzierte Lebensqualität, da mehr als die Hälfte der Betroffenen ihre Aktivitäten einschränkt.
2. Hidden Depths of COPD Survey (2013)
Eine globale Umfrage mit 2.000 COPD-Patienten (aus 14 Ländern) beleuchtete Ängste und Exazerbationen. Regelmäßige Lungeninfekte oder Exazerbationen, besonders im Winter, werden von 41–57 % (je nach Schweregrad) als Symptom genannt, was saisonale Ängste verstärkt. 77 % sorgen sich um die langfristige Gesundheit, 38–59 % fürchten vorzeitigen Tod durch COPD. Exazerbationen führen zu deutlich erhöhten Krankenhausaufenthalten und langen Erholungszeiten. Als Auswirkungen zeigen sich hohe Angst und Depressionen, trotz gefühlter Kontrolle über die Krankheit. Viele Betroffene unterschätzen die Schwere der Infektion oder Exazerbation, was zu verzögerter Hilfe führt. Die Studie betont den Bedarf an besserer Aufklärung, um Ängste zu mindern.
3. Saisonalitätsstudie zu COPD-Exazerbationen (2014)
Diese Analyse (von Studien mit hohen Patientenzahlen) zeigte einen Winteranstieg von Exazerbationen um 56–116 %. Ursachen sind virale Infekte (z. B. Rhinovirus, Influenza) und Kälteexposition, die die Immunabwehr schwächen. Winterexazerbationen sind schwerer, begleitet von längerer Erholungszeit und höheren Angstund Depressionswerten. Als Auswirkungen zeigen sich erhöhte Isolation, Hospitalisierungen und Sterblichkeit. Betroffene mit niedrigem Lebensstatus sind stärker betroffen. Die Studie verbindet dies mit höheren psychischen Belastungen und diskutiert den Einfluss von Medienberichten zu Pandemien.
4. TANDEM-Studie und Meta-Analyse zu Angst bei Atemwegserkrankungen (2020–2023)
Eine Meta-Analyse von 33 Studien (1996–2019) und die TANDEM-Studie untersuchten Angst bei chronischen Atemwegserkrankungen und fanden (je nach Studiendesign) eine Häufigkeit von 10–55 %. Interessant ist ein klinisches Beispiel aus der TANDEMStudie: Es beschreibt eine COPD-Patientin mit „Winter- Angst“: Sie hat große Furcht vor Kälte und Keimen, die zu Hausarrest führt. Typische katastrophisierende Gedanken und unangemessene Verhaltensweisen (z. B. „Draußen atme ich nicht mehr“) verstärken den Kreislauf. Als Auswirkungen zeigen sich: Dekonditionierung durch Vermeidung, mehr Exazerbationen und schlechtere Lebensqualität.
Fazit:
- Die Studien zum Winter-Effekt (meist Querschnitts- oder Kohortenstudien) basieren auf Patientenberichten und klinischen Daten.
- Sie unterstreichen, dass „Winter-Angst“ zum einen eine wissenschaftlich nachweisbar reale Grundlage hat (Real-Angst).
- Zum anderen tritt „Winter-Angst“ in der Regel nicht isoliert auf, sondern ist (bei 40–50 % der COPDPatienten) mit allgemeiner Angst und Depressionen verknüpft, was Exazerbationen um 20–30 % erhöht.
- Als Auswirkungen auf Betroffene zeigen sich soziale Isolation („Einigeln“), Schlafstörungen, reduzierte Fitness (Dekonditionierung) und höhere Kosten durch vermehrte Arztbesuche im Winter.
Wie verstärken Teufelskreise und Vermeidungsverhalten den „Winter-Effekt“?
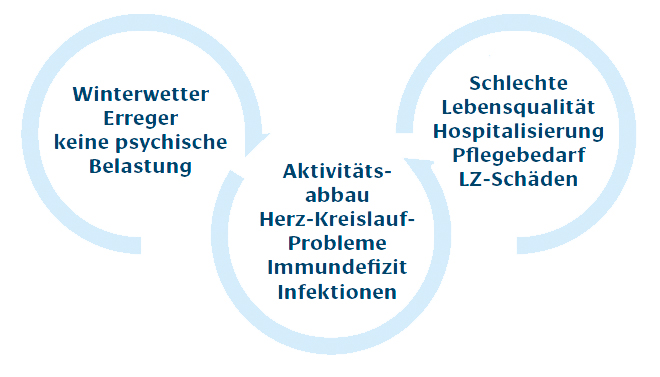
Bei chronischen Lungenerkrankungen entstehen oft „Teufelskreise“, in denen körperliche Symptome und psychische Belastungen sich gegenseitig verstärken. Atemnot (Dyspnoe) löst bei vielen Betroffenen Angst aus, da sie mit einer Bedrohung assoziiert wird – im Winter etwa vor einer Infektion oder einer schweren Exazerbation. Diese Angst führt zu Vermeidungsverhalten: Betroffene meiden Aktivitäten, die Atemnot auslösen könnten, wie Spaziergänge oder soziale Treffen. Dadurch sinkt die körperliche Fitness (Dekonditionierung), was die Lungenfunktion weiter verschlechtert und die Angst verstärkt.
Ein zentraler Faktor ist die Angst vor Infekten. In Studien zeigt sich, dass Patienten mit COPD oder Asthma eine erhöhte Sensibilität für körperliche Signale wie schnelles Atmen entwickeln, was Panik auslöst und zu Hyperventilation führen kann – was wiederum die Atemnot verschlimmert. Besonders im Winter verstärkt sich dieser Kreislauf: Kälte, trockene Luft und virale Infekte (z. B. Grippe) erhöhen das Risiko für Exazerbationen um bis zu 30–50 %. Die Furcht davor führt zu einem „Einigeln“ – einem Rückzug in die eigenen vier Wände, um Infekte zu vermeiden. Dies basiert auf lerntheoretischen Modellen: Vermeidung reduziert kurzfristig die Angst, verstärkt sie aber langfristig, da der Körper nicht lernt, mit Belastungen umzugehen.
Zusätzlich spielen Begleiterkrankungen (Komorbiditäten) eine Rolle: Angst und Depression treten bei bis zu 40–50 % der COPD-Patienten auf und erhöhen das Risiko für Exazerbationen durch immunologische Effekte und verminderte Selbstfürsorge. Faktoren wie Rauchen, niedriger Lebensstatus oder frühere Hospitalisierungen (vor allem wegen Exazerbationen) verstärken diesen Kreislauf.
In einem Schaubild werden die negativen Feedback- Schleifen dieser Teufelskreise deutlich:
Praktische Tipps für den Umgang mit „Winter-Angst“ und „Winter-Blues“?
Glücklicherweise gibt es bewährte Strategien, um diese Teufelskreise zu durchbrechen. Der Fokus liegt auf einer Kombination aus psychischen und körperlichen Ansätzen, die in Studien ihre Wirksamkeit gezeigt haben.
1. Vorbeugung und soziale Unterstützung
Impfungen gegen Grippe und Pneumokokken reduzieren Infektrisiken, was Ängste mindert. Falls Du es noch nicht getan hast: Baue ein Netzwerk auf – Telefonate oder Online-Gruppen helfen gegen „Einigeln“. Studien betonen, dass nichtmedikamentöse Ansätze oft genauso wirksam wie Antidepressiva sind.
Eine konkrete Anleitung sieht beispielsweise so aus:
- Lass Dich gegen Grippe und Pneumokokken impfen.
- Trage bei Kälte einen Schal (falls Du es tolerierst, über den Mund gezogen).
- Wasche Deine Hände regelmäßig (z. B. immer nach außerhäuslichen Aktivitäten) und meide Massenveranstaltungen.
- Falls möglich, trete einer lokalen oder Online- Selbsthilfegruppe bei. Teile regelmäßig Deine Erfahrungen mit anderen Betroffenen.
- Erstelle für Dein Selbstmanagement einen Winter- Plan mit Arztkontakten, (Notfall)Medikamenten und regelmäßigen Aktivitäten.
- Passe Deine täglichen freudvollen Aktivitäten auf ein Indoor-Setting an (z. B. gemütlicher Telefonplausch statt Besuch). Das verbessert die Lebensqualität.
2. Bewegung und Rehabilitation (PR) – angepasst an den Winter
Ein strukturiertes Programm mit (Psycho)Edukation, Bewegung und Atemtechniken verbessert die körperliche Fitness, reduziert Angst und beugt depressiven Stimmungen vor. Ein solches ambulantes Programm bietet beispielsweise die PneumoFactory (speziell für Menschen mit Alpha-1-Antitrysin-Mangel) an: Zur Webseite von PneumoFactory
Falls Du nicht am Programm der PneumoFactory teilnehmen kannst, solltest Du Eigeninitiative entwickeln: Beginne mit leichten Übungen zu Hause, wie täglichem Gehen, Tai Chi oder Qi Gong, Theraband- und Lungensport- Übungen (angepasst an den Winter, z. B. indoor), um die Dekonditionierungs-Spirale zu verhindern. Anleitungen findest Du online, z. B. hier: Zur Video-Anleitung auf Youtube
3. Atem- und Entspannungstechniken
Einfach erlernbare Methoden wie, Widerstandsatmen (Lippenbremse, Strohhalmatmen) oder progressive Muskelentspannung, durchbrechen den Angst-Teufelskreis und sind evidenzbasiert für Asthma und COPD. Im Winter kannst Du auf Apps für Achtsamkeit und geführte Imaginationen zugreifen, um die Entspannung zu fördern, z. B. hier: Zur Webseite von 7mind
4. Kognitive Verhaltenstherapie (Cognitive Behavioral Therapy = CBT)
Dieser Ansatz hilft, angstfördernde Gedanken zu identifizieren und zu ändern. So werden Paniksymptome und Vermeidungsverhalten reduziert, oft kombiniert mit Exposition (bewusstem Konfrontieren von Ängsten). Im Alltag (auch für den Umgang mit dem „Winter-Effekt“) gilt: Führe ein „Angst-Tagebuch“, notiere Auslöser, identifiziere irrationale Gedanken und suche rationale Gegenargumente.
Eine konkrete Anleitung zur kognitiven Umstrukturierung sieht beispielsweise so aus:
- Führe ein Tagebuch: Notiere bei Angst (z. B. vor Winterspaziergang) Deine diesbezüglichen Gedanken (z. B. „Bei kalter Luft bekomme ich keine Luft“).
- Überprüfe Beweise dafür/dagegen und eine ausgewogene Sicht (z. B. „Ich habe Notfallmedikamente und kann umkehren“).
- Plane im Winter kurze Ausgänge mit Schal über dem Mund (z. B. täglich 10 Minuten).
Übungen aus der Kognitiven Verhaltenstherapie (kombiniert mit achtsamkeitsbasierten und körpertherapeutischen Übungen) kannst Du im LungenCouch-Programm kennenlernen. Dort gibt es verschiedene Module für die unterschiedlichsten emotionalen Belastungen, auch für Ängste und depressive Stimmungen im Allgemeinen oder für Progredienzangst. Hinter „Winter-Angst“ und „Winter-Blues“ steckt nämlich nicht selten die Angst vor Verschlechterung und Fortschreiten der Erkrankung (Progredienzangst).
Hier findest Du ausführliche Informationen zum LungenCouch-Programm
Eine typische Übung aus dem Modul „Progredienzangst“ (als Alternative zur oben angeführten kognitiven Umstrukturierung) sieht folgendermaßen aus:
Metapher-Übung: Der Ball im Schwimmbad
Wenn mal wieder die Angststimmung aus der Tiefe an die Oberfläche Deines Bewusstseins drängt (und Dich beispielsweise Deine Angst vor Infektionen vom geplanten Winter-Kurzspaziergang abhalten möchte), so stelle Dir folgende Szene vor: An einem schönen Sommertag besuchst Du das Freibad und freust Dich darauf, im großen Becken Deine Bahnen zu ziehen. Du beginnst zu schwimmen, aber schon nach kürzester Zeit wirst Du von einem großen Plastikball gestört, der vor Dir auf den Wellen schwappt. Also versuchst Du, den Ball unter Wasser zu drücken, weg aus Deinem Gesichtsfeld und Deinem Bewusstsein. Aber so ein Ball lässt sich nicht so leicht „unterdrücken“ – er wird sofort wieder an die Oberfläche kommen.
Was nun?
Dir bleibt nichts anderes übrig, als den Ball entweder immer wieder unter die Wasseroberfläche zu drücken oder ihn mit Hand oder Körper ständig unter Wasser zu halten. Beides ist ebenso sinnlos wie ermüdend – Du vergeudest nur Deine Energie. Außerdem – und das ist interessant – führen Deine Bemühungen nur dazu, dass Du noch näher an den Ball kommst: Du hältst ihn fest, berührst ihn immer wieder, kommst in engeren Kontakt mit ihm als ohne Kampf. Lässt Du ihn los, hüpft er wie ein Springteufel an die Wasseroberfläche – und zwar direkt neben Dir.
Die Alternative?
Was passiert, wenn Du nichts tust? Im besten Fall treibt der Ball von selbst, durch die Wellen anderer Badegäste ermutigt, von Dir weg. Im schlimmsten Fall bleibt er frecherweise dort, wo er ist. Aber wenigstens musst Du dann nicht mehr kämpfen – sondern kannst, vielleicht, einfach losschwimmen und das Bad genießen (oder im konkreten Fall: in die gefütterten Stiefel steigen, Mantel und Schal überziehen und zum Winter-Kurzspaziergang aufbrechen).
”"Liebe Leserinnen und Leser, bei Kommentaren oder Fragen zu diesem Artikel melden Sie sich gerne bei mir. Ihre Monika Tempel."
Monika Tempel | Ärztin, Referentin, Autorin Arbeitsschwerpunkt Psychopneumologie www.psychopneumologie.de
Quellenverzeichnis (alphabetisch)
Barnes, N., Calverley, P. M., Kaplan, A., & Rabe, K. F. (2013). Chronic obstructive pulmonary disease and exacerbations: patient insights from the global Hidden Depths of COPD survey. BMC pulmonary medicine, 13(1), 54.
Donaldson, G. C., & Wedzicha, J. A. (2014). The causes and consequences of seasonal variation in COPD exacerbations. International journal of chronic obstructive pulmonary disease, 1101-1110.
Jepsen, M. (2014). Ball in a pool. The big book of ACT metaphors: A practitioner‘s guide to experiential exercises & metaphors in Acceptance & Commitment Therapy, 39.
Miravitlles, M., Anzueto, A., Legnani, D., Forstmeier, L., & Fargel, M. (2007). Patient‘s perception of exacerbations of COPD—the PERCEIVE study. Respiratory medicine, 101(3), 453-460.
Sohanpal, R., Pinnock, H., Steed, L., Heslop- Marshall, K., Kelly, M. J., Chan, C., … & Taylor, S. J. (2024). A tailored psychological intervention for anxiety and depression management in people with chronic obstructive pulmonary disease: TANDEM RCT and process evaluation. Health Technology Assessment (Winchester, England), 28(1).

